Masern
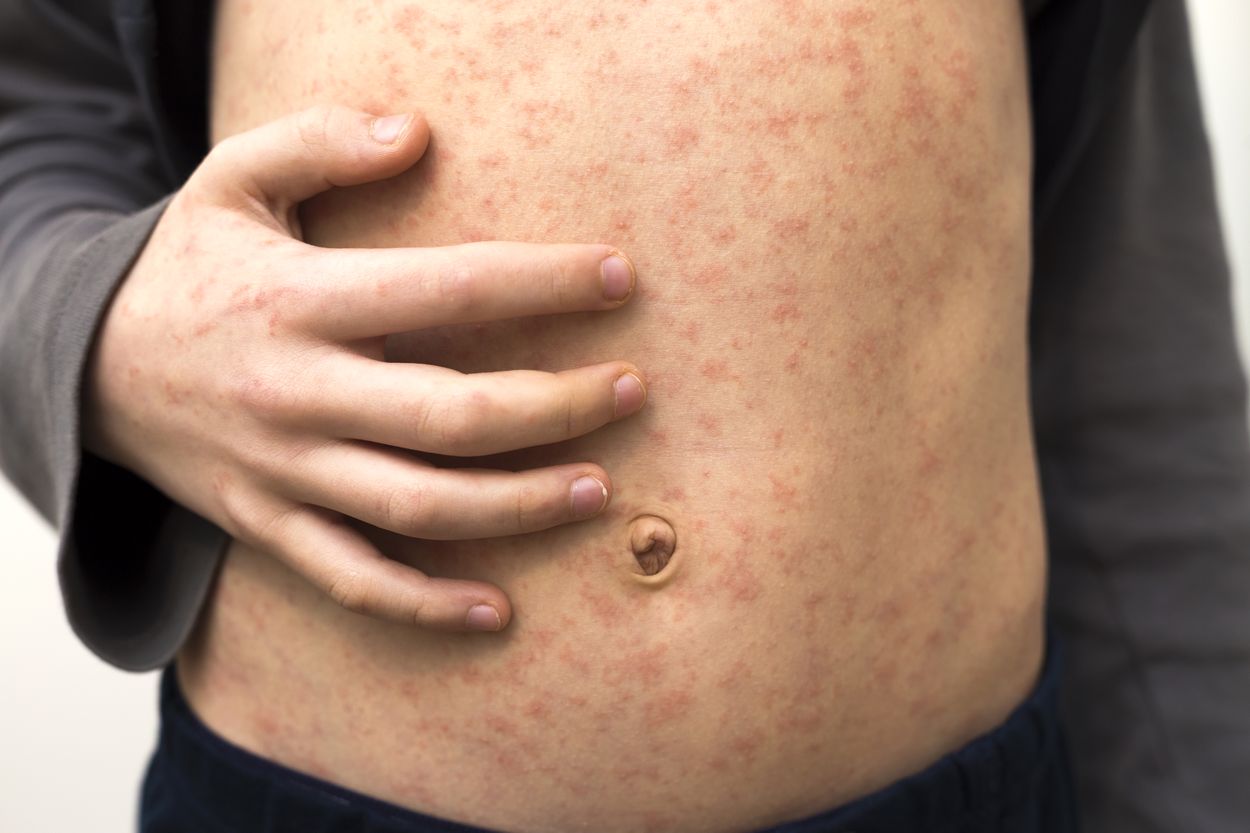
Masern ist eine durch Viren ausgelöste, fieberhafte Infektionskrankheit, die hochansteckend ist. Mediziner stufen diese weltweit vorkommende Erkrankung durchaus als gefährlich ein, in ungefähr zehn Prozent der Fälle kommt es im Krankheitsverlauf zu Komplikationen. Die Virusinfektion macht sich mit grippeähnlichen Beschwerden und einem charakteristischen Hautausschlag bemerkbar. Besonders anfällig für eine Infektion sind Kinder vor Ende des fünften Lebensjahres, aber auch Erwachsene können erkranken.
Lesen Sie hier alles Wichtige zur Ansteckung, zu den Krankheitssymptomen, den möglichen Komplikationen sowie den Behandlungsmöglichkeiten.
Das passiert bei Masern
Eine Masern-Infektion ist eine extrem ansteckende und weltweit vorkommende Erkrankung, die durch das Masern-Virus aus der Familie der Paramyxoviren ausgelöst wird. Die Virusinfektion verläuft keineswegs harmlos, sondern kann gefährliche Komplikationen nach sich ziehen, wie eine Lungen- oder Gehirnentzündung. Aus diesem Grund ist die Masern-Impfung seit dem 1. März 2020 für Kinder sowie für bestimmte Personengruppen verpflichtend.
Meistens genügt ein sehr kurzer Kontakt mit einer infizierten Person, um sich anzustecken. Die Erkrankung beginnt mit hohem Fieber und grippeähnlichen Beschwerden der oberen Atemwege, bevor sich schließlich der typische Hautausschlag bemerkbar macht.
Ebenso wie die Varizellen (Windpocken) gehören auch die Masern zu den klassischen Kinderkrankheiten, doch auch Erwachsene können daran erkranken. Bei ungeimpften Erwachsenen, verläuft die Erkrankung im Allgemeinen schwerer als bei Kindern, und auch die Komplikationsrate fällt deutlich höher aus.
Im ICD-10, dem internationalen Krankheitsverzeichnis, finden sich die Masern im Kapitel „Virusinfektionen, die durch Haut- und Schleimhautläsionen gekennzeichnet sind“ unter der Nummer B05.
Häufigkeit und Vorkommen
Seit der Einführung der Schutzimpfung in den 1960er-Jahren ist die Zahl der gemeldeten Masern-Infektionen hierzulande deutlich gesunken. Pro Jahr werden rund 2000 Krankheitsfälle gemeldet. Regional kann es auch immer wieder zu zeitlich beschränkten Masern-Ausbrüchen kommen.
Der Kampf gegen die Masern-Erreger und ihre Eindämmung durch eine entsprechende Schutzimpfung gehört zu den größten medizinischen Erfolgen. Vor der Einführung der Schutzimpfung forderte die Krankheit weltweit jedes Jahr mehr als zweieinhalb Millionen Todesopfer. Heutzutage sind es nur noch ungefähr 100.000, wohl auch deshalb, weil mehr als 85 % der einjährigen Kinder weltweit durch eine Impfung gegen die Viren immunisiert sind.
In asiatischen oder in afrikanischen Ländern mit einem schwachen Gesundheitssystem gehört die Masern-Virusinfektion zu den häufigsten und gefährlichsten Infektionskrankheiten, die leider oft tödlich endet.
Das Masernschutzgesetz ist am 1. März 2020 in Kraft getreten: Hierdurch wurde gesetzlich eine Impfpflicht für Kinder sowie für Erwachsene eingeführt. Wenn sich möglichst viele Menschen gegen die Erkrankung impfen lassen, können viele andere Mitmenschen, die sich nicht impfen lassen dürfen, wie zum Beispiel schwangere Frauen oder immunschwache Menschen, vor dieser hochinfektiösen Erkrankung geschützt werden.
Man schützt sich und andere zum einen vor einer Infektion und zum anderen vor möglichen schweren Komplikationen.
Mütter und Väter müssen nun vor dem Kindergarten- oder dem Schuleintritt nachweisen, dass ihr Kind gegen Masern geimpft ist. Für erwachsene Personen gilt die Masern-Impfpflicht, wenn sie nach dem Jahr 1970 geboren wurden oder in bestimmten Berufszweigen tätig sind, so etwa in der Kindertagespflege, in Kliniken oder in Schulen.
Aktuell sind hierzulande sogenannte Kombinationsimpfstoffe erhältlich: Die MMR-Impfung schützt nicht nur gegen Masern, sondern auch zuverlässig gegen Mumps und Röteln. So ist ein zuverlässiger Rundumschutz gegeben.
Ansteckung
Die Verbreitung der hochansteckenden Masern-Viren erfolgt über Tröpfcheninfektion: Beim Sprechen, Husten oder Niesen gelangt keimhaltiges Sekret von infizierten Personen in die Atemluft. Die Erreger werden von Mitmenschen eingeatmet und gelangen über die oberen Atemwege bzw. über die Augenbindehaut in den Blutkreislauf. Auch der direkte Kontakt mit virushaltigem Sekret aus der Nase oder dem Rachen erkrankter Personen ist hochansteckend! Eine solche Übertragung kann beispielsweise dann erfolgen, wenn gemeinsam mit einer infizierten Person Geschirr oder Besteck benutzt werden.
An Masern erkrankte Personen können andere Menschen in ihrem Umfeld über eine Entfernung von mehreren Metern hinweg anstecken („fliegende Infektion“)! Dabei reicht auch bereits ein gemeinsamer Aufenthalt im selben Raum.
Die hochinfektiösen Viren können in der Luft bis zu zwei Stunden lang überleben! Menschen, die nicht immun gegen die Erreger sind, werden sich mit einer fast 100-prozentigen Wahrscheinlichkeit anstecken. Medizinerinnen und Mediziner sprechen in diesem Zusammenhang von einem Kontagiositätsindex von fast 1 bzw. einem Durchseuchungsquotienten von fast 100 %. Bei mehr als 95 % der Infizierten kommt es zum Krankheitsausbruch mit Symptomen.
Die größte Ansteckungsgefahr besteht im Anfangsstadium der Infektion, also drei bis fünf Tage vor bis zu vier Tage nach Auftreten des charakteristischen Hautausschlags.
Inkubationszeit und Meldepflicht
Zwischen der Ansteckung mit den Masernviren sowie dem Auftreten der ersten Erkrankungssymptome vergehen laut RKI 10 bis 14 Tage. Der für die Masern-Infektion typische Hautausschlag tritt ca. 14 - 17 Tage nach der Ansteckung im zweiten Krankheitsstadium auf.
Masern gehören zu den meldepflichtigen Infektionskrankheiten! Sobald sich erste Symptome zeigen, muss eine Ärztin oder ein Arzt aufgesucht werden. Die tatsächliche Erkrankung, der Verdacht auf eine Infektion oder ein Todesfall müssen namentlich an das örtlich zuständige Gesundheitsamt gemeldet werden.
Bei Verdacht auf eine Masern-Erkrankung müssen die Betroffenen auch von allen Gemeinschaftseinrichtungen wie Kindertagesstätten, Kindergärten, Schulen, aber auch von gesundheitlichen Einrichtungen wie etwa Kliniken oder Altenheimen ferngehalten werden.
Symptome
Eine Masern-Erkrankung verläuft in zwei Phasen:
Vorstadium: Katarrhalisches oder Prodromalstadium
Die ersten Krankheitssymptome zeigen sich ungefähr 10 - 14 Tage nach der Ansteckung.
In diesem katarrhalischen Stadium, das drei bis fünf Tage dauert, treten vor allem grippeähnliche Beschwerden auf, wie
Schnupfen
trockener Husten
leichtes Fieber
Kopfschmerzen
Halsschmerzen
Heiserkeit
Müdigkeit und Abgeschlagenheit
Allgemeines Unwohlsein
Darüber hinaus können eine Bindehautentzündung (Konjunktivitis), Bauchschmerzen, Durchfall und Verstopfung sowie eine Schwellung des Gesichts und gesteigerte Lichtempfindlichkeit auftreten.
Ein weiteres charakteristisches Symptom, das sich aber nicht bei allen Betroffenen zeigt, sind die sogenannten Koplik-Flecken: Das sind fest haftende Beläge an der Schleimhaut der Wangeninnenseite, auf Höhe der Backenzähne. Diese Flecken zeigen sich nach ungefähr zwei bis drei Tagen und sehen aus wie kleine Kalkspritzer, umgeben von einem geröteten Hof. Ab dem dritten Krankheitstag rötet sich auch die restliche Rachen- und Mundschleimhaut und das Fieber steigt.
Am Ende des Vorstadiums sinkt die Körpertemperatur wieder auf Normalwerte ab.
Typischerweise kommt es zu einem zweigipfligen Fieberverlauf:
Im katarrhalischen Stadium steigt die Körpertemperatur zum ersten Mal an, dann sinkt das Fieber wieder.
Etwa zeitgleich mit dem Auftreten des Masernexanthems tritt das Fieber ein zweites Mal auf.
Hauptstadium: Exanthem-Stadium
Nach dem Vorstadium folgt das Hauptstadium der Virusinfektion, in dem sich dann auch der charakteristische rotfleckige Ausschlag – das sogenannte Exanthem – bemerkbar macht. Der Fachbegriff „Exanthem“ stammt aus dem Griechischen, „exantheo“ bedeutet übersetzt „ich blühe auf“.
Mit dem Auftreten des Exanthems kommt es auch zu einem steilen Fieberanstieg.
Die Krankheitssymptome des Vorstadiums intensivieren sich, darüber hinaus kann es zu einer Schwellung der Lymphknoten kommen.
Das Masern-Exanthem entsteht, weil die Erreger die Blutgefäße schädigen und durchlässiger machen. Charakteristisch ist, dass
unregelmäßige, zunächst hellrote, 3 - 6 mm große Flecken entstehen, die ineinanderfließen
im weiteren Verlauf die Flecken dunkler, bis bräunlich-violett, werden
das Exanthem hinter den Ohren beginnt und sich von da über den gesamten Körper mit Ausnahme der Handflächen und Fußsohlen ausbreitet.
Nach etwa vier bis sieben Tagen verblassen die Masern-Flecken wieder genau in derselben Reihenfolge, in der sie aufgetreten sind, also ausgehend von der Ohrrückseite. Der Hautausschlag geht also zurück, oftmals mit einer Schuppung der Haut verbunden. Sofern keine Folgekomplikationen auftreten, klingen die Infektionskrankheit und die Beschwerden gleichzeitig mit dem Masern-Ausschlag ab.
Bis sich die Erkrankten wieder erholt haben, vergehen im Schnitt zwei Wochen. Die körpereigene Immunabwehr bleibt jedoch noch länger geschwächt. So lässt sich bei den Betroffenen noch rund sechs Wochen lang eine gesteigerte Infektanfälligkeit beobachten.
Abgeschwächte Masern (mitigierte Masern) – eine Sonderform der Masern-Infektion
Masern können auch in einer abgeschwächten Variante auftreten: Die Rede ist von sogenannten mitigierten Masern. Hier sind zwar Antikörper gegen die Erreger im Organismus vorhanden, jedoch nicht in ausreichendem Maße, um die Viren vollständig zu bekämpfen.
Bei Neugeborenen und jungen Säuglingen, die noch mütterliche Masern-Antikörper in sich tragen (sogenannter „Nestschutz“), verläuft eine Infektion meistens in einer solchen abgeschwächten Form. Mitigierte Masern lassen sich aber auch bei Menschen beobachten, die nicht vollständig gegen Masern geimpft wurden und somit nur einen schwachen, unvollständigen Impfschutz haben.
Ein Charakteristikum der mitigierten Masern ist die verlängerte Inkubationszeit. Es dauert nach einer Infektion also länger, bis die Erkrankung ausbricht! Auch ist die typische Symptomatik wie der Hautausschlag nicht so intensiv ausgeprägt wie bei einer „normalen“ Masern-Infektion. Dies kann die ärztliche Diagnose durchaus erschweren. Darüber hinaus klingen die Krankheitsbeschwerden rascher ab.
Für ihre Umgebung sind die Erkrankten aber dennoch sehr ansteckend!
Verlauf
Eine Masern-Erkrankung kann sehr unterschiedlich verlaufen. Im Einzelfall hängt es davon ab, wie gut die körpereigene Immunabwehr auf die Erreger reagiert und wie schnell eine adäquate Behandlung der Symptome erfolgt.
Bei Erwachsenen verlaufen die Masern in der Regel schwerer als bei Kindern. So brauchen Erwachsene länger, bis sie sich vollständig von der Infektion erholt haben. Darüber hinaus sind Erwachsene wesentlich anfälliger für gefährliche Folgekomplikationen. Vor allem Säuglinge und Menschen mit geschwächter Immunabwehr gehören zu den Risikopatienten- und patientinnen, da sie besonders gefährdet sind, Komplikationen wie Lungenentzündung, Mittelohr- sowie Gehirnentzündung zu erleiden!
Mögliche Komplikationen einer Masern-Infektion
Bakterielle Infektionen
Eine Masern-Infektion schwächt für ungefähr sechs Wochen die Immunabwehr. Dies begünstigt die Entstehung bakterieller Infektionen wie Mittelohrentzündung (Otitis media), Bronchitis oder Lungenentzündung (Pneumonie). Darüber hinaus können auch infektiöse Durchfallerkrankungen auftreten.
Krupp-Syndrom
Das Krupp-Syndrom – auch als Pseudokrupp bezeichnet – ist eine schwere Entzündung der Kehlkopfschleimhaut, die auch bei anderen viralen Infektionen auftreten kann. Die Betroffenen leiden an bellendem, trockenen Husten sowie Atembeschwerden, die bis zur Atemnot führen können.
Akute Gehirnentzündung
Ca. 1 von 1000 erkrankten Personen entwickelt im Verlauf der Masern eine sogenannte postinfektiöse Enzephalitis. Diese Entzündung des Gehirns macht sich etwa vier bis sieben Tage nach Beginn des Hautexanthems bemerkbar. Die Gehirnentzündung äußert sich durch Kopfschmerzen, Fieber sowie Bewusstseinsstörungen und kann zu dauerhaften Schäden des zentralen Nervensystems, zu Koma oder auch zum Tod führen.
Toxische Masern
Sehr selten kann es zu einer toxisch verlaufenden Masern-Infektion kommen. Diese äußert sich durch Symptome wie hohes Fieber, Haut- sowie Schleimhautblutungen und endet häufig tödlich.
Spätfolgen
Sehr selten können auch tödliche Spätfolgen einer Masern-Infektion auftreten. Sechs bis acht Jahre nach der abgelaufenen Infektion kann es zu einer chronischen Hirnentzündung, einer sogenannten subakuten sklerosierenden Panenzephalitis – kurz SSPE – mit dauerhaften Hirnschäden kommen. Anfangs kommt es zu deutlichen Verhaltensänderungen, im weiteren Verlauf treten neurologische Störungen wie muskuläre Zuckungen, Krampfanfälle sowie Nervenausfälle auf. Im Endstadium kommen alle Funktionen des Gehirns zum Erliegen und die Betroffenen versterben.
Laut Fachliteratur tritt eine SSPE bei vier bis elf Fällen je 100.000 Masern-Infektionen auf. Besonders gefährdet sind dabei kleine Kinder, die das fünfte Lebensjahr noch nicht vollendet haben.
Bei geschwächtem Immunsystem, zum Beispiel bei angeborener oder durch Medikamente wie Immunsuppressiva erworbener Immunschwäche, kann die Infektion äußerlich scheinbar milder ablaufen. Meist fehlt das charakteristische Masern-Exanthem völlig oder weist ein untypisches Erscheinungsbild auf.
Hochgefährlich ist bei dieser Verlaufsform jedoch, dass es zu schweren Organerkrankungen kommen kann, so beispielsweise zu einerfortschreitenden Art der Lungenentzündung (Riesenzellpneumonie) oder zu einer
besonderen Formen der Gehirnentzündung, der Masern-Einschlusskörper-Enzephalitis.
An diesen Spätkomplikationen versterben in etwa drei von zehn erkrankten Personen.
Ursachen und Risikofaktoren
Auslöser einer Masern-Erkrankung ist die Infektion mit dem hochinfektiösen Masernvirus, ein sogenanntes RNA-Virus, das zur Familie der Paramyxoviren gehört. Das Erbgut dieser Viren besteht aus Ribonukleinsäure – kurz RNA.
Die Erreger sind weltweit verbreitet und können sich nur über Menschen übertragen, Tiere können nicht infiziert werden. Die Masernviren befallen bevorzugt das Nervensystem sowie Immunzellen und sind empfindlich gegenüber Wärme, Licht sowie Desinfektionsmitteln.
Solange eine ausreichende Menge an nicht-immunen Personen vorhanden ist, kann sich das Masernvirus in der Bevölkerung ausbreiten.
Leider heilt eine Masern-Infektion nicht immer komplikationsfrei ab. Bei ungefähr 10 - 20 % der Betroffenen kommt es zu gefährlichen Folgekrankheiten. Vor allem Kinder bis zum fünften Lebensjahr, aber auch junge Erwachsene ab dem 20. Lebensjahr sind gefährdet. Einige der Folgekomplikationen haben sogar einen tödlichen Verlauf: Das ist vor allem bei Entzündungen des Gehirns der Fall, die entweder kurz nach der Masern-Infektion- oder als Spätfolge Jahre nach der überstandenen Virusinfektion auftreten können.
Laut den Angaben der Weltgesundheitsorganisation (WHO) kommt es in Ländern mit guter medizinischer Versorgung, wie zum Beispiel in Deutschland, zu einem Todesfall auf 1000 Masern-Erkrankungen. In ärmeren Ländern liegt die Sterberate dagegen wesentlich höher!
Therapie
Gegen das Masern-Virus gibt es keine direkt wirksamen Medikamente!
Auch Antibiotika sind gegen die Viren völlig wirkungslos, sie können nur bei bakteriellen Folgekomplikationen zum Einsatz kommen.
Einige Maßnahmen können jedoch die Krankheitssymptome lindern und den körpereigenen Heilungsprozess fördern:
Die erkrankten Patientinnen und Patienten sollten sich körperlich schonen und am besten Bettruhe einhalten. Bei schmerzhaften Entzündungen der Augen sowie einer gesteigerten Lichtempfindlichkeit kann es sehr wohltuend sein, den Raum abzudunkeln.
Achten Sie auf gut durchlüftete und nicht stickige Räume.
Ausreichende Flüssigkeitszufuhr ist ebenso von zentraler Bedeutung, vor allem dann, wenn die Erkrankten an Fieber leiden. Am besten geeignet ist Wasser sowie Kräutertee.
Wer jedoch unter einer Nieren- oder Herzerkrankung leidet, sollte im Vorfeld unbedingt die richtige Trinkmenge mit der Ärztin oder dem Arzt absprechen.Es ist ratsam, mehrere kleine Mahlzeiten über den Tag verteilt zu verzehren, statt wenige üppige Portionen.
Gegen die erhöhte Körpertemperatur helfen Hausmittel wie Wadenwickel. Bei Bedarf können auch fiebersenkende und schmerzlindernde Medikamente zum Einsatz kommen, wie zum Beispiel Paracetamol oder Ibuprofen. Vor der Anwendung solcher Medikamente sollte aber unbedingt Rücksprache mit der behandelnden Ärztin oder dem Arzt gehalten werden. Vor allem Kinder und Jugendliche dürfen nicht alle Arzneimittel einnehmen: Für sie ist etwa Acetylsalicylsäure (ASS) absolut ungeeignet, denn in Verbindung mit Viruserkrankungen kann sich vor allem bei Kindern das lebensgefährliche Reye-Syndrom mit gravierenden Gehirn- und Leberschäden entwickeln.
Sprechen Sie auch unbedingt mit Ihrer Ärztin/Ihrem Arzt, wenn Sie Hustenlöser oder Hustenblocker einsetzen möchten.Kommt es im Verlauf der Erkrankung zu bakteriellen Infektionen, zum Beispiel zu einer Mittelohr- oder einer Lungenentzündung, können unter Umständen Antibiotika zum Einsatz kommen. Auch darüber müssen immer die behandelnde Ärztin bzw. der Arzt entscheiden.
Entsteht im Verlauf der Masern-Erkrankung das sogenannte Krupp-Syndrom oder eine Entzündung des Gehirns, muss eine stationäre Krankenhausbehandlung erfolgen.
Nach einer Masern-Infektion oder vollständigen Schutzimpfung besteht lebenslange Immunität, da die dadurch gebildeten Antikörper und spezifischen Immunzellen lebenslang im Organismus verbleiben.
Das können Sie selbst tun
Aufgrund der möglichen schweren Komplikationen ist eine Schutzimpfung die beste Prävention gegen die hochansteckenden Viren, denn sie sorgt für eine ausreichende Immunität.
Seit dem 01.03.2020 ist die vollständige Masern-Impfung hierzulande gesetzlich verpflichtend. Alle nach 1970 geborenen Personen sowie Kinder ab dem vollendeten 12. Lebensmonat, die in Gemeinschaftseinrichtungen wie Kindertagesstätten, Kindergärten, Schulen oder Behinderteneinrichtungen betreut werden, müssen sich durch eine Impfung gegen Masern-Viren immunisieren lassen. Dasselbe gilt für das Personal in solchen Gemeinschaftseinrichtungen sowie im gesamten medizinischen Bereich.
Ungeimpfte Kinder, die bereits vor der Einführung der Masern-Impfpflicht eine Gemeinschaftseinrichtung besucht haben, mussten die Impfung innerhalb einer bestimmten Frist nachholen und per Impfausweis nachweisen.
Wer die Masern-Impfpflicht nicht respektiert, muss mit einem Bußgeld rechnen.
Die Masern-Impfung gehört zu den Standardimpfungen und wird im Rahmen einer sogenannten Kombinationsimpfung verabreicht:
MMR-Impfung = Schutzimpfung gegen Masern, Mumps und Röteln oder
MMRV-Impfung = Impfung gegen Masern, Mumps, Röteln und Windpocken (Varizellen).
Die erste Masern-Impfung wird von der Ständigen Impfkommission (STIKO) zwischen dem 11. und dem 14. Lebensmonat empfohlen.
Die Zweitimpfung ist im Alter zwischen 15 und 23 Monaten vorgesehen. Erst nach der zweiten Impfdosis kann von einem vollständigen und sicheren Impfschutz ausgegangen werden.
Sollte ein Kind bereits vor dem vollendeten 11. Lebensmonat eine Gemeinschaftseinrichtung besuchen, kann die Masern-Impfung ggf. vorgezogen und bereits ab dem 9. Lebensmonat durchgeführt werden. Sprechen Sie darüber aber in jedem Fall mit der Kinderärztin bzw. dem Kinderarzt.
Neugeborene und Säuglinge
Neugeborene und Säuglinge können bis zu vier Monate nach der Geburt den sogenannten Nestschutz haben, sofern die Mutter selbst gegen Masern geimpft ist bzw. schon einmal Masern durchgemacht hat. Dann gibt sie bereits während der Schwangerschaft Antikörper an das Ungeborene weiter.
Diese Immunität der Neugeborenen und Säuglinge ist aber nur vorübergehend und kein Ersatz für eine Schutzimpfung. Aus diesem Grund müssen Kinder ab dem 11. Lebensmonat geimpft werden, um weiterhin vollumfänglich vor der Infektion sowie vor lebensgefährlichen Komplikationen geschützt zu sein.
https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html
https://www.masernschutz.de/themen/masern-erkrankungen/
https://www.aerzte-ohne-grenzen.de/unsere-arbeit/krankheiten/masern
https://tropeninstitut.de/krankheiten-a-z/masern
https://www.amboss.com/de/wissen/masern/
www.bundesgesundheitsministerium.de/impfpflicht.html
©envatoelements_bilanol